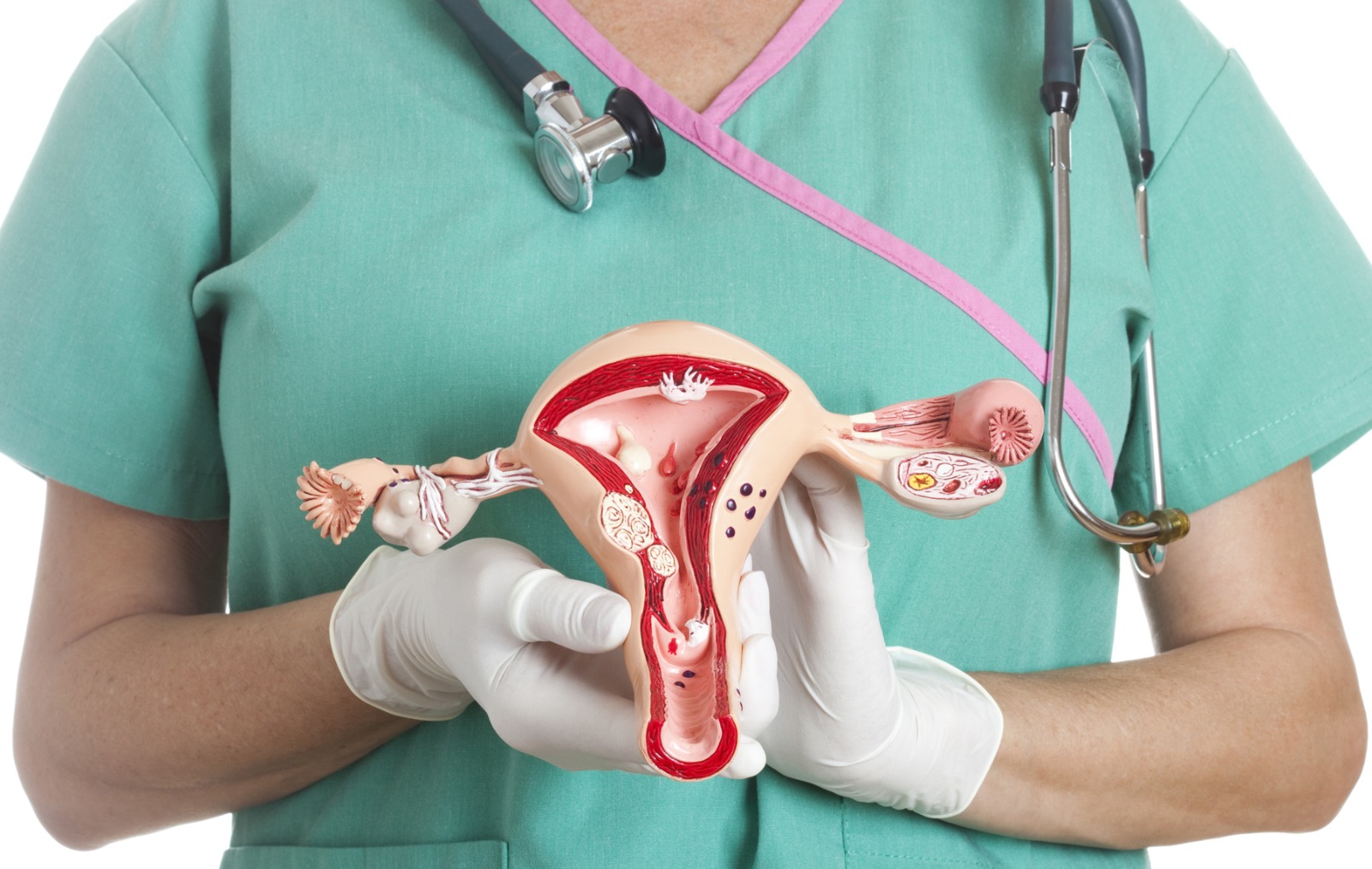
En el Día Mundial de la Prevención del cáncer de cuello uterino, que se conmemora cada 26 de marzo, la detección temprana y la vacunación aparecen como herramientas centrales frente a un problema de salud vigente.
El turno llega, mientras se comparte el silencio de la sala de espera. Mujeres de distintas edades sostienen un papel, una orden médica o, a veces, una duda que viene postergando hace años. Algunas van por control. Otras, porque algo ya no está bien. El cáncer de cuello uterino no suele anunciarse con estridencias: avanza lento, muchas veces sin síntomas, hasta que el diagnóstico irrumpe. Y, sin embargo, es una de las pocas enfermedades oncológicas que puede prevenirse casi por completo.
Actualmente el cáncer de cuello de útero, también conocido como cáncer cervical, sigue siendo una de las principales causas de muerte ginecológica en el mundo. Según la Organización Mundial de la Salud, ocupa el cuarto lugar entre los cánceres más frecuentes en mujeres, con una carga desproporcionada en países de ingresos bajos y medios, donde las barreras de acceso a controles y tratamientos siguen siendo determinantes.
En Argentina, la situación también es preocupante: se registran aproximadamente 4.500 nuevos casos por año y más de 2.500 muertes.
El principal causante del cáncer de cuello uterino es el Virus del Papiloma Humano (VPH), una infección de transmisión sexual extremadamente frecuente. Se estima que 8 de cada 10 personas lo contraerán en algún momento de su vida.
Existen más de 100 tipos de VPH. Algunos generan lesiones benignas, como verrugas genitales. Otros, de alto riesgo, pueden provocar lesiones precancerosas que, si no se detectan y tratan a tiempo, evolucionan a cáncer.
El virus no distingue género: también está asociado a cáncer de pene, ano y orofaringe en hombres, y a cánceres de vagina, vulva y ano en mujeres. Sin embargo, es en el cuello uterino donde su impacto es más visible y letal.
El Silencio del VPH: ¿Por qué tardamos en darnos cuenta?
A diferencia de otros tumores que pueden manifestarse con bultos o dolor agudo, el cáncer de cuello uterino es extremadamente silencioso en sus etapas iniciales. La principal razón de la demora es que las lesiones precancerosas y los tumores pequeños no duelen ni se ven a simple vista.
La causa en el 99% de los casos es la infección persistente por el VPH. Muchas personas asumen que, al no tener verrugas o síntomas visibles de una infección de transmisión sexual, su salud cervical está intacta. Este exceso de confianza, sumado a la falta de controles ginecológicos regulares , permite que el virus trabaje silenciosamente durante 10 o 15 años antes de transformarse en cáncer.
Cuando el cuerpo finalmente "habla", suele ser porque el tumor ya ha invadido tejidos cercanos:
- Sangrado anormal: Sangrado entre períodos, después del coito o tras la menopausia.
- Flujo vaginal inusual: Descarga acuosa, con sangre o de olor fuerte y persistente.
- Dolor pélvico: Molestias constantes en la zona baja del abdomen o durante las relaciones sexuales.
El componente social es determinante en el cáncer de cuello uterino. Al estar vinculado a un virus de transmisión sexual (VPH), existe un estigma que genera vergüenza o miedo al juicio médico. Muchas mujeres evitan el control por:
- Miedo al procedimiento: El temor a la incomodidad del Papanicolaou o del espéculo.
- Prioridades de cuidado: Las mujeres suelen postergar su propia salud para priorizar el cuidado de hijos o familiares.
- Falta de educación sexual: La creencia errónea de que, si no se tiene una vida sexual activa en el presente, no es necesario realizarse los controles.
El problema de llegar tarde
Una de las características más críticas del cáncer de cuello uterino es que puede detectarse en etapas tempranas, incluso antes de que se convierta en cáncer.
El examen de Papanicolau (PAP) permite identificar lesiones precancerosas. A su vez, el test de VPH detecta la presencia del virus antes de que cause daño.
Sin embargo, la falta de controles periódicos sigue siendo un problema estructural. En Santiago del Estero, por ejemplo, el sistema de salud ofrece test gratuitos para mujeres de entre 30 y 44 años en hospitales y centros de atención primaria.
Tal como se advierte en materiales oficiales, la desinformación y la postergación de los controles son factores decisivos en la persistencia de la enfermedad .
En el cáncer de cuello uterino, "llegar tarde" es una tragedia médica evitable. Cuando se detecta en fase de displasia (lesiones precancerosas), el tratamiento es ambulatorio y tiene una eficacia cercana al 100%.
Prevención: hábitos y controles
Las estrategias de prevención del cáncer de cuello uterino son claras y accesibles:
- Controles ginecológicos periódicos
- Realización de PAP a partir de los 21 años
- Test de VPH en edades recomendadas
- Uso de preservativo en las relaciones sexuales
- Evitar el consumo de tabaco
Pero hay un punto clave que cambia completamente el escenario: la vacunación. El cáncer de cuello uterino es hoy uno de los ejemplos más contundentes de cómo la ciencia puede adelantarse a la enfermedad.
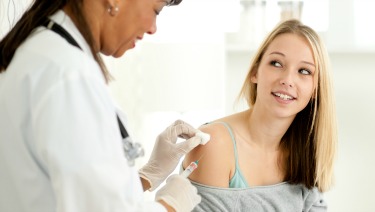
La vacuna contra el Virus del Papiloma Humano protege contra los tipos de VPH que causan la mayoría de los casos de cáncer cervical. Su aplicación está incluida en el Calendario Nacional de Vacunación en Argentina y es gratuita para niñas y niños de entre 9 y 14 años.
El esquema consiste en dos dosis, separadas por seis meses, y su eficacia es mayor cuando se aplica antes del inicio de la vida sexual, es decir, antes de la posible exposición al virus.
Lo significativo es que no se trata solo de prevenir una infección, sino de evitar directamente un cáncer. En términos de salud pública, esto convierte al cáncer de cuello uterino en una enfermedad potencialmente erradicable.
Sin embargo, la cobertura de vacunación aún no alcanza los niveles necesarios. Las razones van desde la falta de información hasta prejuicios sociales sobre la vacunación vinculada a la sexualidad.
Especialistas coinciden en que reforzar las campañas de vacunación es clave para cambiar el futuro epidemiológico: cada dosis aplicada hoy es un caso menos de cáncer en las próximas décadas.
Más Leídas








